CT等放射性医学检查会危害健康的说法一直存在,这让很多有所耳闻但不明真相的群众对这类检查很抵触。 事实上,放射性的检查的确会有辐射,但是作为必要的医疗手段,机器的辐射剂量是固定的,且遵循检查原则偶尔进行一两次这样的检查并不会对健康造成显著影响。 CT的辐射有多大 辐射的剂量衡量单位是mSv,CT的辐射有多大,通过以下例子可以理解。乘坐飞机20小时的剂量0.1mSv,胸片一次剂量大约为0.2mSv,CT扫描一次剂量大约为:2mSv-10mSv,胸透一次剂量大约为1.1mSv。 国际放射委员会在1990年的建议,对于公众因任何工作和生活引起的辐射建议的剂量限值为1mSv/年,而其实影像工作者(拍片或CT的工作人员)接受的辐射剂量远超过1mSv,但5年内平均每年不超过20mSv,单年不超过50mSv。 CT是如何对人造成损害的 X线是一种高能量粒子,在穿透人体时会破坏人体的细胞功能和代谢。如果剂量不大,只会产生短期效应,人体能够自行修复,危害相对不大。 如果X线剂量较大,就会损伤基因,产生各种有害的生物效应,而且随着辐射剂量的增加,生物效应发生的几率也会增大。 生物效应不仅仅包括致癌效应,还包括造血、生殖、遗传、生长发育、激素调节等方面的效应。我们所熟知的居里夫人,就是死于长期、大量地接触放射性物质所导致的白血病。 做一次CT致癌的概率有多大 假设人体遭受了射线到肿瘤出现需要这么一个过程:首先是射线导致细胞部分发生DNA断裂,这些损伤的细胞会进行基因修复,修复失败细胞会多数的结局是凋亡,偶可以出现基因突变,但突变的细胞多数情况下会被免疫系统清除。 接受一次照射,正常细胞想要经过层层小概率事件变为永生化细胞,确实没那么容易。 从动物实验来看,除非暴露在长时间、大剂量的照射,一般难以出现癌变,发生骨髓抑制的概率还更高。 而整天与放射性物质打交道的居里夫人死于再生障碍性贫血(骨髓抑制),是因为长期、大量地接触放射性物质,那相当于时时刻刻在照CT。 风险与收益 CT用于发现早期肺癌,判断脑出血、血管重建、恶性肿瘤分期等都是非常合适的,但说什么用CT诊断胃溃疡、盆腔CT诊断子宫肌瘤,这种就属于根本没有必要了,因为每种疾病有其最适应的检查方法,应该用相适应的检查,或想超声检查,诊断不清楚需要进一步检查。 在进行CT检查的时候,我们应当严格遵循国际放射防护委员会基本辐射防护的三项基本原则。 一是正当化原则,必须保证电离辐射的应用实践对人群的危害小于利益; 二是最优化原则,任何照射保持在合理最低水平,避免不必要的照射; 三是限值化原则,保证个人所受剂量不超过规定相应剂量限值,将放射性检查带给受检者的危害降到最低。 以肺癌的筛查和早期发现为例,低剂量高分辨率的CT可以发现早期没有症状的肺癌,为手术切除赢得了更多机会,CT为肺癌高危风险人群带来早期发现的获益大于一次照射的危害。 而像普通肺炎患者在短的时间内反复进行CT复查,就没有必要了,可以用胸片等手段代替。 总之,CT检查在该用的情况下还是可以放心的,一次至两次的检查,不会对人体造成严重伤害,但不能觉得危害不大就乱用或滥用。 做CT会致癌?一篇文章告诉你CT对身体伤害到底大不大 CT是应用电子计算机技术和横断层投照方式,将X线穿透人体每个轴层的组织,它具有很高的密度分辨力,CT扫描用的X射线要比普通X光强100倍。所以,做一次CT检查后遭到X线照射量比X光检查大得多,其剂量爲普通x线的200倍,其对人体的危害也大得多,但因病情需求,偶然接触,总体上讲对身体的影响是微乎其微的,所以做一次CT是没什麼关系的。 碘造影剂 但是,另一种影响就是检查所用的碘造影剂,存在极少人对其过敏,但是在检查前,医生会依据您的体质状况做出判别(比方有没有严重的心肝肾疾病、糖尿病等忌讳症),并停止碘过敏实验,实验阴性时可以停止此项检查,这样可以尽能够确实保平安。 加强CT 那麼有人会问加强CT损伤大不大呢?很多人能够不是很理解加强CT是什麼,以 为又是什麼高辐射检查,其实加强CT就是运用一些造影剂以进步部分的显彰,发现平扫未显示或显示不清楚的病变,对确诊病情有一定的协助。 CT多久做一次适宜 那麼又有人问了,CT多久做一次适宜?这个其实没有人以为做几次适宜,医生建议做也只是爲了确诊病情,做与不做都有它的利害,但是两头距离最少一个星期。 消除对CT的恐惧,但不应过度使用 还有需求留意的是,频繁的做CT和不同时期做CT也会带来一定的损伤,虽然没有证明CT扫描和癌发作率的关系,并不代表CT扫描和癌症的发作没有潜在的关系。 某种意义上CT招致癌症的风险取决于照射时的年纪大小,在儿童时分承受过量照射与白血病和甲状腺癌的增大不有关系,在生育期则会增大乳腺癌的风险,而老年人则能够增大肺癌的发作时机,应注重这类人群防止不必CT体检。 应严厉掌握CT体检的顺应症,能用非辐射办法(如超声)的就用非辐射办法,能用拍片处理的就尽量不必CT检查。 防患于已然,增加辐射对人们的损伤。 当然了,CT检查不能滥用,也不能恐慌。还是那句话,偶然接触对身体是不会形成损伤的。 字面意思,CT也只是有能够会诱发癌症,而非一定能致癌。 在消除不用要的CT检查恐惧的同时,最重要的是增加CT的过度使用和滥用。至多在顺应症的范围内停止CT检查是十分有益处的。 普通X射线对身体形成危害次要是指长工夫接触到射线的人群,例如放射科的医生们。所以大家可以不用担忧,发作疾病,需求做CT的时分还是要做,只要疾速精确确实诊病情,才更好的医治,才干早日康复。 CT检查的危害究竟有多大? CT检查是众多医学影像检查中应用最广,也是最被人们所熟知的,但很多人在医院就诊时,往往一听医生要求其做CT检查,就拒绝:CT辐射很大,我不做!那么CT究竟辐射有多大,其对人体真有那么大危害吗。 CT是电子计算机X射线断层成像的简称,其基本原理也是利用X射线透过人体后,因人体各器官、组织的密度差而存在X射线吸收差异,造成X射线透过率不 同,然后应用高灵敏度仪器记录透过的X射线,再将记录的数据输入高速电子计算机,经计算机分析处理后,可以得出扫描部位的图像。在这个过程中,X射线会对 人体产生轻度危害,引起人体生物大分子等发生电离反应,造成辐射损伤。但这种损伤究竟有多大呢? 我国中山大学附属第一医院放射科曾收集了7家大医院放射科的头颈部CT扫描数据(引自《临床放射学杂志》),并进行了统计学分析,结果见下表。 一般认为0.5--2.0Gy辐射剂量可致眼角膜浑浊,>5Gy可致放射性白内障。从上表可以看出头颈部CT扫描最高剂量是头颅,约47.2mGy,其辐射剂量远低于上述水平,因此CT检查相对还是比较安全的。 但是,X射线对人体的危害分为随机效应和非随机效应。随机效应不存在剂量阈值,任何微小的剂量也可能引起致癌效应和遗传效应,只是发生的概率极小而已。 而非随机效应可能存在剂量的阈值,其危害程度随着剂量的累积而增加,也就是说随CT检查次数的增加,可能危害程度加重。所以我们应该通过减少CT检查次数,控制辐射剂量,从而预防X射线的非随机效应,减少射线的危害。 所以,CT扫描是一种相对安全的影像检查技术,但在临床实践中,我们应该控制CT检查次数,特别是短时间内检查次数。


曾任美国临床肿瘤学会(ASCO)临床实践指南委员会主席
约翰霍普金斯医学院,医学博士
Lifespan癌症研究所胸部肿瘤科主任
曾在纽约纪念斯隆凯特琳癌症中心任职10年
曾在波士顿的麻省总医院癌症中心任职6年

 400-107-6696
400-107-6696



 海堰
海堰
 10593
10593
 0
0

 14559
14559

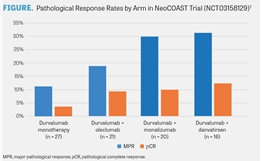
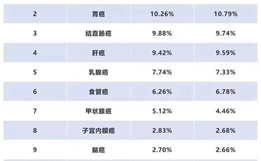
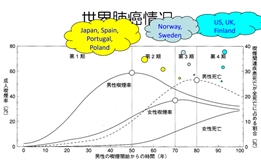





 京公网安备 11010502037180号
京公网安备 11010502037180号
 400-107-6696
400-107-6696


