病例介绍 患者女性,73岁,2001年体检时行胸部CT发现右肺中叶不规则磨玻璃影,大小约2×1.5cm,当地医院诊为“慢性炎症”,经抗炎治疗后,复查发现病灶未见明显缩小。患者考虑手术活检创伤过大,选择继续随访观察。 2001年胸部CT:右肺中叶不规则磨玻璃影,2×1.5cm,纵膈窗未见 2008年3月患者再次复查胸部CT,发现病灶为3.5×1.5mm,较2001年明显增大,且实性成分增多,可见毛刺征,胸膜牵拉征,并可见滋养血管,影像学高度可疑恶性变。 2008年3月胸部CT:病灶为3.5×1.5mm,较2001年明显增大,可见毛刺征,胸膜牵拉征,并可见滋养血管,纵隔窗见实性成分增多 此后患者分别于2008年6月和2008年12月复查CT,发现肺内小结节较2008年3月未见明显增大,但实性成分比例逐渐增多。患者仍未选择手术治疗。 2008年6月胸部CT:病灶大小较2008-03无著变,纵隔窗见实性成分增多 2008年12月胸部CT:病灶大小较2008-03无著变,纵隔窗见实性成分增多 2010年4月再次复查CT示:与2008年3月比较右肺结节体积增大,边缘形态呈分叶状,棘状突起更多,局部胸膜粘连牵拉明显,可疑供血血管清晰,提示恶性疾病。 2010年4月胸部CT:与2008年3月比较结节体积增大,边缘形态呈分叶状,棘状突起更多,局部胸膜粘连牵拉明显,可疑供血血管清晰,纵隔窗见实性成分增多。 患者希望微创手术,慕名就诊于我科。入院后完善检查及术前准备,行胸腔镜右肺中叶切除术。术中探查发现肿物位于右肺中叶外侧段,直径约1×3cm,质地韧,边界不清,不光滑,不活动,表面脏层胸膜凹陷明显,肺门周围、肺叶间及隆突下可见稍增大淋巴结。将肿瘤包含周围正常肺组织楔形切除后,送检术中冰冻病理回报:腺癌。遂行胸腔镜下右肺中叶切除及纵隔淋巴结清扫术。术后患者恢复顺利,5天后拔除胸引管,1周后痊愈出院。 病例讨论 这例肺内小结节,在未经手术治疗的情况下观察了9年。通常情况下,观察时间如此之久的,都是良性小结节,生长缓慢,形态变化不大。该患者的情况有所不同,9年间多次复查胸部CT,影像学上小结节虽然生长缓慢,但恶性表现却愈加明显,然而患者一直没有选择手术切除。该患者的诊疗经历真实地反映出肺内小结节诊疗上的两难境地——观察还是手术。 9年前,由于确诊手段的缺乏,发现孤立性肺内小结节,患者一般有两种选择。一种选择是定期观察,患者需要反复检查胸部CT,一般每3-6个月就需复查1次,如果结节没有恶变的趋势,就可以继续观察,但是如果是恶性病变,则有可能在观察期间进展,贻误了早期手术的机会。另一种选择是一经发现就进行手术活检,切除病灶,明确诊断,手术治疗的效果非常令人满意,5年存活率高达90%,但是受当时手术技术限制,手术活检均需要开胸,撑开肋骨,手术的创伤将给患者带来很大的痛苦,以致于部分患者出于对开胸手术的恐惧,逃避手术。 电视胸腔镜技术的发展给广大肺内小结节患者带来了福音。这种手术技术,通过胸壁上2~3个2cm长的小切口完成病灶的切除,并将小结节进行快速冰冻病理检查,半小时可明确结节的良恶性。如果是良性,手术到此为止,患者去除了心头之患,不必再一次次担惊受怕地复查CT;如果是恶性,则继续通过几个小切口完成肺癌的根治性切除,治疗效果同开胸手术,同时兼具创伤小、痛苦轻、恢复快的特点,让患者享受到微创手术的优势,因此很容易被患者和医生所接受。 胸腔镜手术技术的推广和普及,最终促使肺内小结节诊疗策略发生了根本性的变化。目前胸外科学界多认为肺内小结节一经发现,应积极处理,通过胸腔镜手术切除病变,明确诊断。尤其是肺癌结节,越早期手术治疗效果越好,应慎重对待小结节的随访观察。胸腔镜手术是肺内小结节早期治疗的重要手段,患者将不必因为畏惧开胸手术的创伤,在抗炎治疗无效时拒绝手术活检,在肿瘤已经长得面目狰狞的时候仍然拒绝手术治疗。毕竟,能够观察9年,还是早期肺癌,还保留手术治疗机会的恶性小结节,实属幸运。早期发现,早期治疗,才是肺内小结节的最佳诊疗策略。


曾任美国临床肿瘤学会(ASCO)临床实践指南委员会主席
约翰霍普金斯医学院,医学博士
Lifespan癌症研究所胸部肿瘤科主任
曾在纽约纪念斯隆凯特琳癌症中心任职10年
曾在波士顿的麻省总医院癌症中心任职6年

 400-107-6696
400-107-6696



 海堰
海堰
 11649
11649
 1
1


 14043
14043

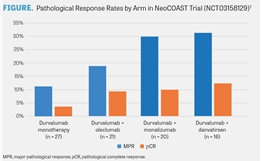
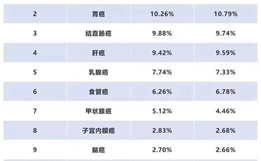
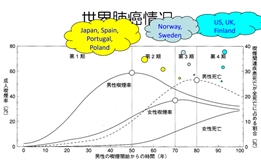





 京公网安备 11010502037180号
京公网安备 11010502037180号
 400-107-6696
400-107-6696


